訪問診療とは何か
訪問診療とは、通院が難しくなった患者の自宅や施設に医師が計画的に訪問し、継続的に診療を行う仕組みである。
急変時だけ出向く往診とは異なり、平時から病状管理、処方調整、療養方針の確認、家族への説明まで担う点に特徴がある。
2026年度診療報酬改定でも、在宅医療を支える体制の強化、重症患者や看取りへの対応、ICT活用や服薬管理の明確化が打ち出された。
基本スキームは定期訪問と24時間対応で成り立つ
訪問診療の基本は、定期訪問と急変時対応の二本柱である。
平時には、医師が計画に基づいて訪問し、診察、薬剤調整、療養上の助言を行う。
2026年度改定では、在宅療養支援診療所・病院の24時間体制に関する要件の明確化や、業務継続計画の策定が求められ、体制として機能する在宅医療がより重視されている。
医療経営関係者は、患者数を増やす前に、急変時の対応フロー、連携病院、看取り対応、情報共有の方法を固めておく必要がある。
診療報酬はまず代表的な項目と点数を押さえる
訪問診療の診療報酬は多岐にわたるが、経営側はまず代表的な算定項目と点数水準を把握しておくべきである。
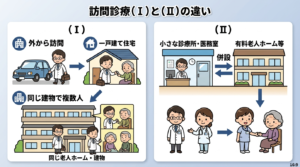
なかでも混乱しやすいのが、在宅患者訪問診療料(Ⅰ)と(Ⅱ)の違いである。
(Ⅰ)は一般的な訪問診療の評価であり、医療機関が患者の自宅や施設に外から訪問して診療する場合が基本となる。
(Ⅱ)は、有料老人ホーム等に併設された保険医療機関が、その施設の入居者を診る場合の評価である。つまり、施設にもともと関わっている併設医療機関が入居者を診るケースである。
このように整理すると、(Ⅰ)は「外から訪問する訪問診療」、(Ⅱ)は「施設に併設された医療機関による入居者診療」と理解できる。
さらに、(Ⅰ)の中には「同一建物居住者の場合」という区分があるため、ここで混乱しやすい。しかし、これは(Ⅱ)とは別の話である。
(Ⅰ)の「同一建物居住者の場合」とは、同じ建物に住む複数の患者を診る場合のことであり、建物内での診療人数を反映した区分である。一方の(Ⅱ)は、どの医療機関が診ているかに着目した区分である。
つまり、次のように分けて考えるとよい。
(Ⅰ)は、外から訪問する訪問診療が基本であり、そのうえで自宅なのか、同じ建物の複数患者なのかで点数が変わる。
(Ⅱ)は、施設に併設された医療機関がその入居者を診る場合の評価である。
要するに、(Ⅰ)は「訪問の形」と「診る場所・人数」の評価、(Ⅱ)は「併設医療機関という立場」の評価と捉えると理解しやすい。
代表的な点数構造を押さえる
令和8年度点数表では、在宅患者訪問診療料(Ⅰ)のうち、在宅患者訪問診療料1は、自院が主治医として継続的・計画的に訪問診療を行う場合の評価であり、同一建物居住者以外の場合が890点、同一建物居住者の場合が215点である。
一方、在宅患者訪問診療料2は、他の保険医療機関の求めに応じて、紹介された患者に対して訪問診療を行う場合の評価であり、同一建物居住者以外の場合が886点、同一建物居住者の場合が189点となっている。
これに対して、在宅患者訪問診療料(Ⅱ)は、有料老人ホーム等に併設された保険医療機関が、その施設の入居者を診療する場合の評価であり、152点である。
次に、月単位で算定する包括管理料をみる。
在宅時医学総合管理料は、在宅療養支援診療所・病院が継続的に医学管理を行う場合に算定される月次の包括管理料であり、点数は訪問回数、単一建物診療患者数、患者の状態によって異なる。代表例として、単一建物診療患者1人に対し、月1回訪問では2,745点、月2回以上訪問では4,485点である。なお、別に厚生労働大臣が定める状態の患者では、月2回以上訪問時の評価は5,385点となる。
これに対し、施設入居時等医学総合管理料は、有料老人ホームや特養などの施設入居者に対して継続的な医学管理を行う場合の包括管理料であり、同様に訪問回数、単一建物診療患者数、患者の状態によって点数が分かれる。代表例として、単一建物診療患者1人に対し、月1回訪問では1,965点、月2回以上訪問では3,185点である。なお、別に厚生労働大臣が定める状態の患者では、月2回以上訪問時の評価は3,885点となる。
また、終末期対応まで視野に入れると、収益構造はさらに変わる。
令和8年度点数表では、有料老人ホーム等における在宅ターミナルケア加算は、施設基準に応じて3,200点、4,200点、5,200点などに区分されている。
したがって、訪問診療の収益は単純に件数だけで決まるものではない。患者の状態、訪問頻度、単一建物診療患者数、施設基準、看取り対応の有無によって大きく変わると理解する必要がある。
代表的な算定項目は5つである
・在宅患者訪問診療料
医師が患者宅や施設を訪問して診療を行ったこと自体を評価する基本項目である。訪問診療の入口となる報酬であり、2026年度改定後の代表例では、在宅患者訪問診療料(Ⅰ)は同一建物居住者以外で890点、同一建物居住者で215点である。
・在宅時医学総合管理料
自宅療養患者に対して、月単位で継続的かつ総合的な医学管理を行った場合の評価である。代表例として、在宅療養支援診療所・病院で月2回以上訪問し、単一建物診療患者1人なら4,485点、月1回訪問なら2,745点である。2026年度改定では、月2回区分で重症患者割合の要件が加わり、残薬確認や服薬管理も要件として明確化された。
・施設入居時等医学総合管理料
有料老人ホームや特養などの施設入居者を対象に、継続的な医学管理を行った場合の評価である。代表例として、単一建物診療患者1人で月2回以上訪問なら3,185点、月1回訪問なら1,965点である。
・在宅ターミナルケア加算
終末期の患者に対し、在宅や施設で看取りに向けた支援を行った場合の評価である。代表例として、有料老人ホーム等での在宅ターミナルケア加算は3,200点、4,200点、5,200点、6,200点など、施設基準に応じた区分がある。看取りへの対応は、地域からの信頼だけでなく、在宅医療機関の役割そのものを示す指標でもある。
・在宅療養指導管理料
在宅酸素、自己注射、処置管理など、在宅で医療を継続するための指導管理を評価する項目群である。点数は項目ごとに異なるが、代表例として在宅寝たきり患者処置指導管理料は1,050点である。在宅医療は診察だけでなく、生活の場で医療を継続できるよう支えることに価値があるため、この領域の理解も重要である。
医師の仕事は診察だけではない
訪問診療における医師の役割は、診察、処方、検査指示だけではない。療養方針の決定、急変時の判断、入院の要否判定、看取りの説明、家族との合意形成、多職種への指示まで担う存在である。
在宅では病院ほど検査環境が整っていないため、限られた情報から優先順位をつける力が求められる。経営側は、医師個人の力量に依存しすぎず、記録、申し送り、当番体制、連携先を含めて医師を支える仕組みを持つ必要がある。

看護師の仕事は患者の評価である
看護師は、病状観察、処置、服薬確認、療養指導、家族支援を担うだけでなく、患者宅で起きる小さな変化を最初に見つける役割を持つ。
食事量の低下、発熱、浮腫、排便の乱れ、介護負担の増加などを拾い、医師へ的確に伝えることが在宅療養の安定につながる。
また、2026年度改定では、残薬確認や服薬管理について、担当医の指示を受けた看護職員等が情報把握を行うことも可能であると明確化された。
看護師は単なる補助職ではなく、在宅医療を実際に動かす要である。
連携内容を理解しなければ訪問診療は回らない
訪問診療は、医師と看護師だけで完結しない。ケアマネジャー、訪問看護師、薬剤師、リハビリ職、施設職員、連携病院など、多くの関係者との協働で成り立つ。
2026年度改定では、在宅医療情報連携加算100点の仕組みや、医師と薬剤師の同時訪問を評価する訪問診療薬剤師同時指導料300点が示され、情報共有と服薬支援の質がより重視されている。
つまり、連携は努力目標ではなく、診療の質と経営の両方に関わる実務である。
医療経営関係者が見るべきなのは売上だけではなく運営の質である
訪問診療を経営として見るなら、単月の売上だけを追っても不十分である。重要なのは、新規依頼の入口、初回訪問までの速さ、外来から在宅への移行、看取り実績、緊急時対応、地域連携、職種間の情報共有が安定して回っているかどうかである。
訪問診療は、医師一人の頑張りで伸ばすものではない。医師、看護師、事務、地域の関係職種が同じ方向を見ることで、初めて強い在宅医療になる。
2026年度改定は、そのことを点数と要件の両面から示した改定である。だからこそ医療経営関係者は、訪問診療を外来の延長ではなく、地域で価値を生む医療の仕組みとして捉えるべきである。

理学療法士
認定理学療法士(管理・運営)
三学会合同呼吸療法認定士
修士(学術/MA)(経営管理学/MBA)
国家資格キャリアコンサルタント
株式会社Work Shift代表取締役
関西医療大学 保健医療学部 客員准教授
医療・介護分野の経営戦略や人材育成に精通し、年間100回以上の講演を実施。
医療機関や介護事業所の経営支援を通じて、組織の成長と発展をサポートする。
著書には 「リハビリ職種のキャリア・デザイン」 や 「リハビリ職種のマネジメント」 があり、リハビリ職種のキャリア形成やマネジメントの実践的な知識を提供している。
経営相談・セミナー依頼はお気軽にお問い合わせください。

