在宅終末期ケアでは、患者の状態が刻々と変化し、医療処置と生活支援が密接に重なり合う。
リハビリ職種に求められるのは、機能回復だけを目的とした関わりではなく、苦痛を減らし、その人らしい生活を最期まで支える視点である。
そのためには、終末期に行われやすい基本的な処置について、目的、リスク、日常生活への影響を理解しておくことが重要である。
今回、在宅終末期ケアで特に押さえておきたい「疼痛コントロール」「皮下点滴」「喀痰吸引」の三つを取り上げ、基礎知識とリハビリ職種が果たせる役割について整理する。
疼痛コントロール
在宅終末期ケアにおいて、疼痛コントロールは生活の質を左右する最重要課題の一つである。
痛みが強いと、離床、寝返り、座位保持、排泄動作などが著しく制限され、患者の苦痛だけでなく介護負担も増大する。
そのため、痛みを「我慢するもの」と捉えず、適切な評価と薬物療法、多職種連携によって緩和する視点が不可欠である。
疼痛コントロールは、単に痛みを下げることだけではない。
患者が少しでも安楽に過ごし、自分らしい生活を保つための支えである。
痛みが和らぐことで、表情、会話、食事、睡眠、家族との時間の持ち方まで変わる。
終末期では「治す」ことが難しい場面が多いからこそ、「苦痛を減らす」こと自体が大きな医療的価値を持つ。

効能・作用としては、適切な鎮痛薬の使用により安静時痛や動作時痛を和らげ、体位変換や移乗、清拭、更衣など日常生活に伴う苦痛を軽減できる点が大きい。
加えて、痛みの軽減は不眠や不安の緩和にもつながり、結果として全身状態や活動性の維持に寄与する可能性がある。
一方でリスクもある。とくにオピオイドを用いる場合には、便秘、眠気、悪心・嘔吐などの有害作用が問題となりうる。
また、薬剤の効き方は個人差が大きく、痛みが取れても傾眠が強くなれば生活の質が下がることもある。
そのため、単に薬が入っているかどうかではなく、「表情が和らいだか」「動作が少し楽になったか」「眠れているか」まで含めて効果判定を行う必要がある。フェンタニルなど一部薬剤では、傾眠や呼吸抑制の重篤な有害作用にも注意が必要である。
リハビリ職種ができることは多い。
動作時痛なのか安静時痛なのか、体位変換で増悪するのか、移乗や更衣のどの場面で苦痛が強いのかを具体的に観察し、医師や看護師へ共有することは極めて重要である。
また、ポジショニング、動作方法の調整、福祉用具の活用により、痛みを増やさない生活動作を支援できる。
一方で、無理な関節運動や過度な離床は症状悪化を招くため、疼痛の変化を見ながら介入量を調整する慎重さが求められる。
疼痛コントロールは薬だけで完結するものではなく、生活の中で苦痛を減らす工夫と組み合わせて初めて意味を持つ。
皮下点滴
皮下点滴は、静脈確保が難しい終末期患者や、在宅で低侵襲に補液を行いたい場面で用いられる方法である。
皮下点滴は、「水分を入れること」そのものではなく、脱水に伴う苦痛を和らげたり、患者や家族の安心感に一定程度寄与したりする点にある。
口渇感、倦怠感、せん妄傾向などが背景にある場合、補液が症状緩和に役立つことがある。
一方で、終末期では身体が水分を十分に処理できないことも多く、単純に輸液量を増やせば楽になるとは限らない。
この点を理解しておくことが重要である。
効能・作用としては、静脈路確保より負担が少ない形で水分補給を行えること、在宅でも比較的導入しやすいことが挙げられる。
また、患者の状態によっては全身倦怠感の軽減や、循環維持の一助となる場合もある。
ただし、その効果は患者の全身状態や予後によって大きく異なり、すべての終末期患者に同じように有効とはいえない。
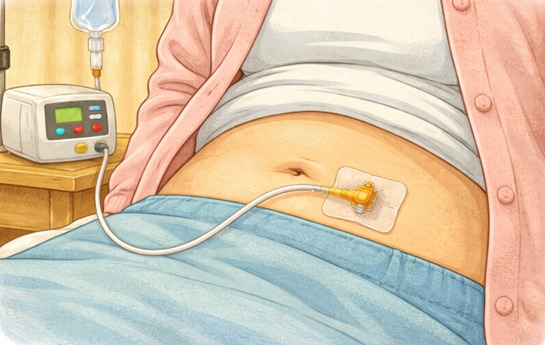
リスクとしては、過剰な補液により浮腫、胸水、腹水、呼吸苦などの体液貯留症状を悪化させる可能性がある点が重要である。
終末期では、むしろ輸液を減量したほうが体液貯留に伴う苦痛軽減につながる場合もある。
また、刺入部の腫脹、漏れ、発赤、違和感、体位変換時のルートトラブルなども実務上のリスクである。
したがって、皮下点滴は「入っているから安心」ではなく、「入れることで本当に安楽につながっているか」を継続的に見る必要がある。
リハビリ職種としては、皮下点滴の目的と限界を理解しておくことが重要である。
補液が入っているから安心と短絡せず、浮腫、倦怠感、呼吸状態、活動性の変化を観察し、日常生活への影響を評価する視点が求められる。
また、点滴ルートが入っている部位を不用意に圧迫しないこと、体位変換や移乗時にチューブトラブルを起こさないことも重要である。
家族に対しても、補液の有無だけで状態を判断しないよう、生活場面から得た情報をわかりやすく共有する役割がある。
喀痰吸引
喀痰吸引は、終末期にみられる排痰困難や気道分泌物の貯留に対応するうえで重要な処置である。
とくに嚥下機能低下、咳嗽力低下、意識レベル低下がある患者では、痰の貯留が呼吸苦や喘鳴、不快感の原因となる。
このケアの意味は、単に痰を取ることではない。
気道の通りを保ち、呼吸のしにくさや「ゴロゴロした苦しさ」を減らし、患者の不快感を和らげることに本質がある。
終末期では、呼吸状態の悪化そのものが強い苦痛につながるため、喀痰吸引は安楽を支えるケアとして大きな意味を持つ。
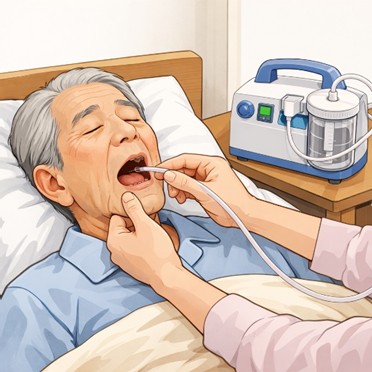
効能・作用としては、分泌物を除去することで気道閉塞を軽減し、呼吸仕事量を下げ、不快感や呼吸苦の緩和につながる点が挙げられる。
また、口腔内や上気道に痰が貯留している場合には、発声や会話、口腔ケアのしやすさにも好影響を与えることがある。
さらに、適切なタイミングで吸引につなぐことで、患者の苦痛が強くなる前に対応できる可能性がある。
一方でリスクもある。
吸引は侵襲を伴うため、苦痛や恐怖感を与えることがあるほか、過度な刺激により咳き込み、疲労、酸素化低下、出血、バイタル変動を招くことがある。
終末期では、必要以上に頻回な吸引がかえって苦痛を増やすこともあり、「取れるだけ取る」ではなく「本人の安楽に本当に寄与するか」を基準に考える必要がある。
リハビリ職種は吸引を直接行わない場面でも、極めて重要な役割を持つ。
呼吸状態、痰の増加、湿性嗄声、咳嗽力低下、姿勢による喀出しやすさの変化を観察し、看護師や医師へつなぐことができる。
また、排痰しやすいポジショニング、呼吸介助、口腔環境への配慮、安楽な体位調整などはリハビリ職種の強みである。
ただし、無理な体位変換や過剰な刺激は疲労や呼吸苦を強めることがあるため、終末期では「機能改善」より「苦痛軽減」を優先する姿勢が重要である。
投稿者
高木 綾一

株式会社WorkShift 代表取締役
国家資格キャリアコンサルタント
理学療法士
認定理学療法士(管理・運営)
呼吸療法認定士
修士(学術/MA・経営管理学/MBA)
関西医療大学保健医療学部 客員准教授
医療・介護分野の現場経験とマネジメントの専門性を活かし、リハビリテーション部門や多職種連携に関するコンサルティングを全国で展開している。
医療機関や介護事業所の立ち上げ支援、教育体制の構築、組織マネジメント支援など、実践的かつ現場に根ざした支援を強みとする。
