私は現在はデイサービスで働いており、脳卒中患者様の機能訓練を担当することがある。
その中で症状として運動麻痺・筋緊張の亢進が認められ、日常生活に麻痺側上肢が参加していない患者様がいる。
そのような症状の患者様にリハビリを行っているが、なかなか目に見える改善が認められず難渋する。
なぜそのように目に見える改善が認められないのか、疑問があった。
その観点から麻痺側上肢が参加しない理由について調べてみた結果、学習性不使用・半球間抑制というメカニズムが原因の一つではないかということに至ったため、ここで考えていく。
学習性不使用とは
学習性不使用とは心理的なメカニズムとして挙げられるものである。
脳卒中後に感覚障害や運動障害を呈した上肢を用い、脳卒中前に実施していた活動を行った場合、失敗することが多い。
この失敗体験を補うため、非麻痺手で動作を代償すると多くの場合で成功し、成功体験を得る。
この行為の繰り返しにより、非効率な誤った代償行動を学習してしまう。
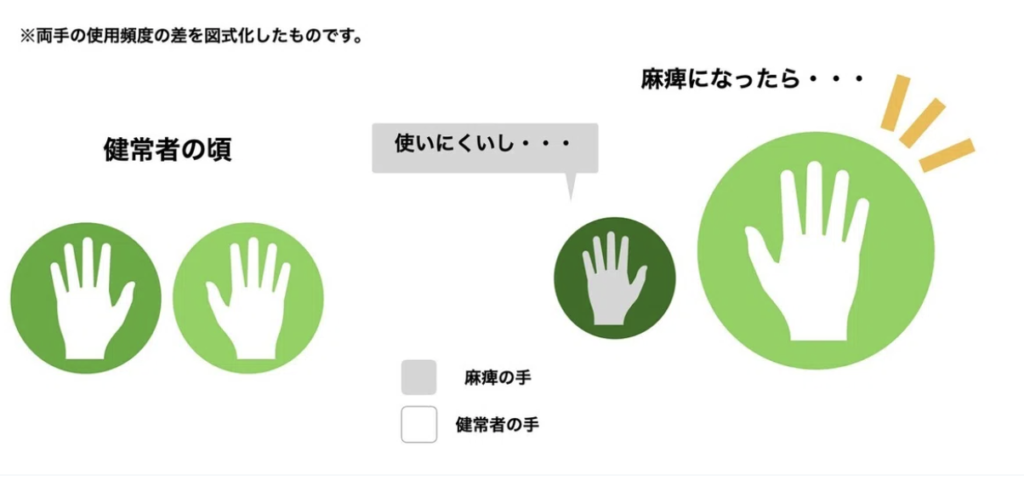
簡単に言えば、うまく麻痺側を使えないため、非麻痺側を日常生活で多く使ってしまい、その結果、麻痺側の使用頻度が減ってしまうということである。
半球間抑制とは
健常人では、脳梁を介して両側の大脳半球間に相互抑制があるが、脳卒中後は障害脳より健側脳への抑制が弱まるうえに、健側肢を使うことで健側脳の障害脳に対する抑制がより強くなり、抑制不均衡が起きる1)。
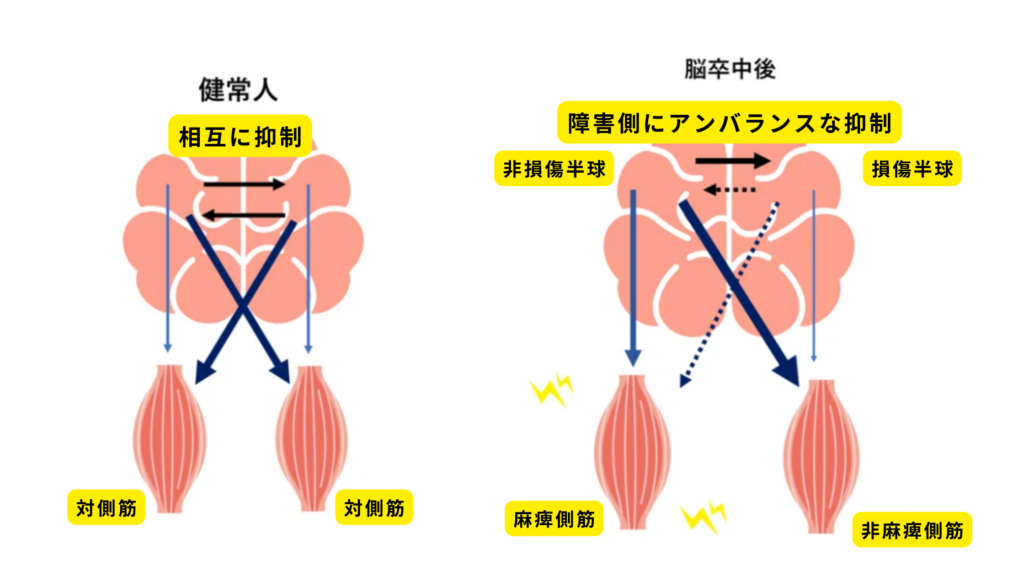
健常人であれば両手、両足をバランスよく使っている。
半球間抑制は、いわば右手(左脳)を使っている最中に右脳の機能を抑制し、効率的に体を動かそうとする機能であり、健常人の脳には非常に効率的なメカニズムであるといえる。
しかし、脳卒中により片麻痺となると、このメカニズムが非効率的なものに変わってしまう。
非麻痺側を使用することが多くなるため、麻痺側への抑制が強くなり、その結果、日常生活への影響が強くなる。
リハビリへの影響は?
それでは、どのようなことがリハビリテーションに影響を与えるのだろうか。
①学習性不使用
学習性不使用とは、うまく麻痺側を使えないため、非麻痺側を日常生活で多く使ってしまうことで、麻痺側の使用頻度が減ってしまうということである。
学習性不使用の難しいところは、リハビリでは動かしても日常生活では不使用になってしまう点である。
リハビリ中はセラピストの声かけや介助、練習(訓練)があるため患者様は麻痺側上肢を積極的に使用するが、日常生活では目的動作がうまく行えないと使用せず、不使用といった状態が生じる。
麻痺側より非麻痺側を使った方が円滑に目的を達成できるため、週に数度のリハビリだけでは改善が難しい。
したがって、なぜ麻痺側を使う必要があるのかを伝え、患者様の行動を変えるといったこともリハビリテーションに求められる。
②半球間抑制
半球間抑制は、いわば右手(左脳)を使っている最中に右脳の機能を抑制し、効率的に体を動かそうとする機能であるが、脳卒中により片麻痺となると、このメカニズムが非効率的なものに変わってしまう。
半球間抑制も大脳半球間の相互抑制の命令異常であり、患者様が意識して行っている現象ではなく、患者様自身の努力では改善が難しいものである。
ここで注意してほしいのは、連合反応と半球間抑制は別のものという点である。
連合反応は非麻痺側の動作時に麻痺側が収縮してしまうものであり、半球間抑制を判断するには両手動作から評価する。
半球間抑制は、麻痺側の機能を非麻痺側が抑制してしまうものである。
例えば麻痺側だけで肩関節屈曲できている患者様がいるとする。
次に非麻痺側も同様に肩関節屈曲したときに、麻痺側上肢の肩関節屈曲角度が下がってきてしまう。
このような患者様には半球間抑制を疑うことができる。
学習性不使用と半球間抑制はどのように改善すればよいのか?
①身体機能から考える
CI療法をご存じだろうか。
麻痺側を動かすようにリハビリをすることは、学習性不使用にはもちろん、半球間抑制にも効果があると考えられる。
麻痺側の使用を促すことで、非麻痺側から麻痺側への抑制を少なくすることができる。
適応基準はこちらである。

エビデンスレベルも高いことから近年ではよく知られているが、原法では1日6時間×10日間が推奨されると記載があり、さすがに回復期病院でも難しいと思う。
私が勤めるデイサービスではなおさらである。
そのため、1日2時間×14日間行う変法もあるので、以下も参考にするとよいと思う2)。

もちろん、このような身体機能レベルでない患者様の場合は、身体機能の向上が必要であり、また今後まとめてみたいと思う。
勤務している生活期の病院・施設では長時間のリハビリをとれないという方には、次の方法を勧める。
②患者様の日常生活の行動から考える。
麻痺手の生活における使用を拡大するための行動学的戦略(transfer package: 以下TPと表記)を紹介する。
TPとは、
・麻痺手の観察(monitoring)
・麻痺手を生活で使用するための問題解決(problem-solving)
・麻痺手を生活で使用することに対する行動契約(behavioral contract)
といった3つの項目に分類されている。

観察:
達成したい課題や目標に必要な技能や能力を自ら観察し、書類にまとめるといったアプローチである。例えば達成したい課題や目標を実施した際の活動のやり方、一度の活動に必要な時間、1日に行った頻度、努力・労力の程度、心理的な反応を詳細に日記等の書類に記載してもらう。そしてそれらの内容を療法士に対して報告することで、現状の麻痺手が生活で実際に使用できる能力がどの程度かを、対象者と療法者が把握すること。
観察は患者様に行ってもらうものになる。なかなか自分だけではやれないといった患者様もいるだろう。その場合は、セラピストに内容を報告すること、患者様とセラピストが実際に使用できる能力を把握するといった環境を設定する。
問題解決:
①達成したい課題や目標を妨げている要因を明らかにする
②その要因を解決するための策を複数創出する
③創出した解決策の中から実施可能で適切な策を選択する
④実際にやってみてその策が適切かどうかを評価する
⑤必要であれば他の策を選び実施する
問題解決は、より具体的に問題を解決する方法を考えていくことである。
これは、評価→原因追究→仮説検証→治療選択→再評価といったリハビリ手法を、麻痺側の生活における使用に当てはめて考えると分かりやすい。
行動契約:
①対象者は麻痺手を生活内で使用することによる利益を療法士や医師から説明され、それを行った場合の脆弱性や重大性を理解する。
②達成した行動や目標を明らかにする。
③活動に対して、実際に麻痺手を使用した際に観察した事項に対して問題解決技法を指導し、対象者が実際に、いつ、どの場面で、どのような手法によって行うかについて療法士と対象者の間で合意を取る。
行動契約は「契約」というと大げさに聞こえるかもしれないが、何のために行動するのかといった明確な目標を持ってもらうことで、患者様の行動を変えていく。
●参考文献
1)井上勲,運動機能回復を目的とした脳卒中リハビリテーションの脳科学を根拠とする理論とその実際,相澤病院医学雑誌,第8巻,2010,1-11
2)花田恵介,Constraint-induced movement therapy(CI療法),OTジャーナル 54(13),2020,1376-1382
投稿者
堀田一希

・理学療法士
理学療法士免許取得後、関西の整形外科リハビリテーションクリニックへ勤務し、その後介護分野でのリハビリテーションに興味を持ち、宮﨑県のデイサービスに転職。現在はデイサービスの管理者をしながら自治体との介護予防事業なども行っている。
「介護施設をアミューズメントパークにする」というビジョンを持って介護と地域の境界線を曖昧に、かつ、効果あるリハビリテーションをいかに楽しく、利用者が能動的に行っていただけるかを考えながら臨床を行っている。
また、転倒予防に関しても興味があり、私自身臨床において身体機能だけでなく、認知機能、精神機能についてもアプローチを行う必要が大いにあると考えている。
そのために他職種との連携を図りながら転倒のリスクを限りなく減らせるよう日々臨床に取り組んでいる。