2026年の現在、介護・医療を取り巻く環境はさらに厳しさを増している。
在宅移行の加速、慢性期・生活期リハビリテーションの重要性の高まり、そして人材不足。
こうした状況を考えるうえで、2018年度介護報酬改定は、改めて振り返る価値のある転換点であった。
2018年度改定では、通所リハビリテーションおよび訪問リハビリテーションにおいて、運用面に関する改定が数多く盛り込まれた。
背景には、急性期・回復期を終えた利用者が今後急増するという構造的な変化があった。
国としては、これらの利用者を支える生活期リハビリの機能強化と質の底上げを強く意識していたのである。
しかし当時、通所リハビリの質の向上は、急性期・回復期と比較すると緩やかなペースでしか進んでいなかった。
そのため、2018年度改定では、運用の厳格化を通じて質を担保しようとする意図が色濃く表れていた。
その象徴的な施策の一つが、
「医師の詳細な指示」を評価する仕組みである。
これは、医師がリハビリテーションに対して、
・中止基準
・実施中の留意事項
・運動負荷量
などを具体的に指示することを、報酬上評価するという考え方であった。
当時示された資料では、医師が詳細な指示を出している場合、利用者のADLが改善しているというデータが根拠として提示されている(図1 介護給付費分科会 第150回〈H29.11.8〉)。
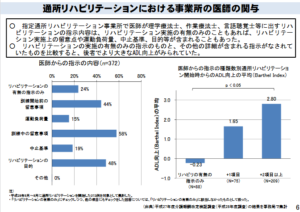 図1 医師の詳細な指示があればADLはあがる
図1 医師の詳細な指示があればADLはあがる
しかし、このデータは当時から慎重に読み解く必要がある。
医師が詳細な指示を出すだけで、ADLは本当に改善するのか。
ADLの変化には、数多くの交絡要因が存在する。
・利用者のモチベーション
・セラピストの技術や経験
・運動継続を支える仕組み
・生活環境
・症状の安定性
これらの要素が複合的に影響し合った結果として、ADLの変化は現れる。
「医師の詳細な指示」という単一要因のみでADL改善を説明することは、学術的にも現実的にも難しい。
実際、「医師が詳細な指示を出せばADLが向上する」という主張だけで論文を投稿すれば、リジェクトされる可能性は高いだろう。
では、なぜ2018年当時のデータでは、医師の詳細な指示とADL改善に関連が見られたのか。
その答えは、「医師が詳細な指示を出している事業所の背景」にある。
医師がリハビリテーションに積極的に関与している事業所では、
・リハビリテーションに対する組織としての姿勢
・医師やセラピストの倫理観
・サービスの質を高めるためのマネジメント
が、相対的に高い水準で機能していることが多い。
こうした事業所では、結果として
医師の関与が自然と増え、リハビリテーション全体の質が向上し、ADL改善につながっていた
と考える方が妥当である。
つまり本質は、
「医師の詳細な指示」がADLを改善したのではなく、
「リハビリテーションを適切にマネジメントできている組織」であったことが重要だった
という点にある。
この視点を欠いたまま制度だけを解釈すれば、
「医師の詳細な指示」という書類上のチェック欄を作成し、形だけ整える行為が横行することになる。
2026年の今、この問題意識はさらに重要性を増している。
報酬改定は年々、アウトカムやプロセス管理を重視する方向へと進んでいる。
しかし、表面的な要件対応だけでは、現場の疲弊と形骸化を招くだけである。
2018年度改定が私たちに示していたメッセージは、
「要件を満たすこと」ではなく、「組織としてリハビリテーションをどうマネジメントするか」
という問いであった。
診療報酬・介護報酬改定は、点数や加算を覚えるためのものではない。
その背景にある思想と本質を読み解き、組織運営やサービスの質向上につなげていくことにこそ意味がある。
この視点は、2018年当時だけでなく、
2026年、そしてこれからの通所リハビリを考えるうえでも、変わらず重要である。
マネジメントに関して理解を深めたい方はこちらから → 記事を読む 筆者
筆者
高木綾一

理学療法士
認定理学療法士(管理・運営)
三学会合同呼吸療法認定士
修士(学術/MA)(経営管理学/MBA)
国家資格キャリアコンサルタント
株式会社Work Shift代表取締役
関西医療大学 保健医療学部 客員准教授
医療・介護分野の経営戦略や人材育成に精通し、年間100回以上の講演を実施。
医療機関や介護事業所の経営支援を通じて、組織の成長と発展をサポートする。
著書には 「リハビリ職種のキャリア・デザイン」 や 「リハビリ職種のマネジメント」 があり、リハビリ職種のキャリア形成やマネジメントの実践的な知識を提供している。
経営相談・セミナー依頼はお気軽にお問い合わせください。
